Iniezioni intra-vitreali: come ridurre al minimo i rischi intra e post operatori
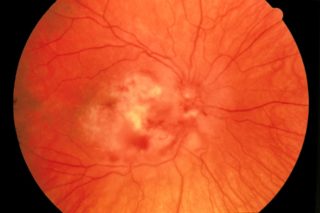
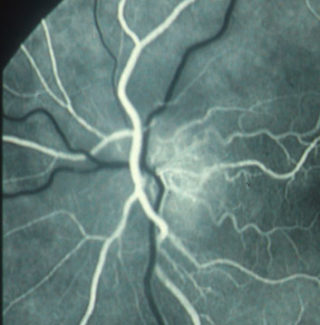
Le iniezioni intravitreali sono diventate una procedura ormai di uso comune per contrastare soprattutto le maculopatie, ma anche per combattere papilliti in fase acuta, neuropatie ottiche ischemiche nelle prime fasi e, nei diabetici, per contrastare la malattia retinica indotta da questa patologia oltre che per ridurre anche il rischio emorragico in patologie che inducono emovitreo.
In realtà, tuttora, non sono ancora perfettamente conosciuti i meccanismi biologici di azione dei farmaci anti-VEGF, che sicuramente negli anni mostreranno le enormi potenzialità di queste sostanze che probabilmente rappresentano una delle più grandi scoperte farmacologiche dell’era della medicina moderna. Quindi la procedura in sé non si presenta come priva di rischi.
Oggi negli USA si eseguono circa 6 milioni di iniezioni intravitreali; ma il numero è destinato a crescere, visto l’aumento delle maculopatie e delle patologie retiniche che, secondo studi epidemiologici, nei prossimi decenni subiranno un aumento del 50%. Si prevede che nel 2050 i soli malati di maculopatia legata all’età dovrebbero arrivare a 3 milioni solo in Italia.
parametro importante: pressione oculare
Prima di eseguire un’iniezione è assolutamente necessario valutare la pressione intra-oculare. L’aggiunta del farmaco nel vitreo può infatti causare aumenti pressori fra i 40 e i 50 mmHg; clinicamente ciò si manifesta con un temporaneo abbuiamento visivo della durata di alcuni minuti, fino a dolori sovraorbitali. Allo scopo di ridurre questo rischio e pur valutando attentamente questo importantissimo parametro, nella mia metodologia di intervento sono solito utilizzare preventivamente una compressa di diamox la sera prima dell’intervento, e alcune ore prima la mattina dell’intervento; come fanno solitamente molti colleghi americani.
Detto questo, per salvaguardare completamente la buona riuscita dell’intervento, consiglio l’uso di colliri anti-glaucoma per almeno tre giorni dopo il trattamento, oltre all’uso di antibiotici locali e per via generale per una settimana.
Personalmente, da tre giorni prima dell’iniezione prescrivo antibiotici per collirio 4 volte al giorno.
Il collirio antiglaucomatoso usato è un’associazione fra brimonidina e timololo; tuttavia in circa il 10% dei casi trattati, se l’aumento pressorio è particolarmente elevato, con dolore e perdita della vista, uso un bisturi da 15° per effettuare una paracentesi; ciò consente la fuoriuscita di umor acqueo con conseguente calo pressorio immediato.
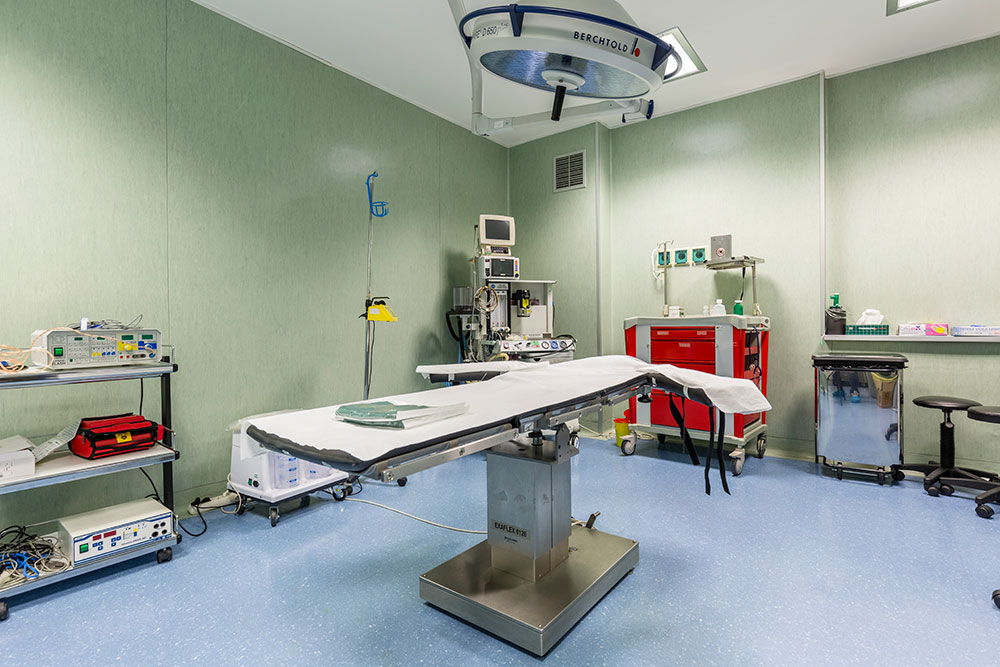
metodologia di intervento
Dal lato pratico il paziente va tranquillizzato, magari ricorrendo a blandi tranquillanti per via sublinguale e le procedure da eseguire sono le seguenti:
- utilizzo di maschera facciale sterile monouso per garantire la massima antisepsi del campo operatorio;
- anestesia topica;
- antisepsi topica con povidone iodine sulla palpebra e nel sacco congiuntivale per almeno 30 secondi lavando con fisiologica sterile per il bruciore che il composto iodato alcolico può dare;
- blefarostato per dilatare le palpebre opponendosi alla naturale contrazione in modo da poter ben visualizzare la zona di intervento;
- utilizzando aghi da 30/31 gouge (molto sottili) iniezione del liquido a 3,5mm se il paziente è già stato operato di cataratta (pseudofachico) e a 4 mm nei soggetti fachici (con cristallino);
- l’iniezione deve essere lenta per evitare aumenti pressori acuti;Qualcuno contesta l’iniezione bilaterale per il rischio di endoftalmiti, ma bisogna anche chiedersi se la procedura di intervento è stata fatta con il massimo rispetto delle condizioni igieniche, (materiali sterili monouso, disinfezione di strumenti e campo operatorio oltre che interventi opportuni sul paziente) Determinante in questa ottica l’uso di una maschera facciale antecedente a tutte le procedure che garantisca la perfetta sterilità.
iniezione intravitreale
Comportamenti igienici dei pazienti
A mio avviso le endoftalmiti sono causate dalla scarsa attenzione alle condizioni igieniche nei comportamenti quotidiani dei pazienti che spesso considerano gli interventi oculistici, dalla cataratta in poi, come se nulla fosse.
In alcuni casi di endoftalmiti che ho avuto occasione di visitare provenienti da centri chirurgici ospedalieri; una paziente ha ammesso che il giorno dell’intervento era andata nel pollaio per ripulire lo sterco delle galline, che usava come fertilizzante biologico, ma che è uno dei terreni di coltura batterica più devastanti contenendo dallo stafilococco aureo, fino agli enterococchi.
Un secondo paziente che già avevo notato con le mani profondamente sporche lavorando in ferrovia e al quale mi ero vivamente raccomandato di non toccarsi gli occhi, li aveva invece sfregati abbondantemente riuscendo a trasformare un occhio perfetto in una endoftalmite purulenta in soli tre giorni.
In realtà in alcuni casi più che di endoftalmite batterica si trattava di forma infiammatoria chimica come se l’occhio avesse sviluppato un’allergia verso il farmaco iniettato; in questi casi se il vitreo è torbido ma non purulento può bastare anche una sottocongiuntivale di farmaci steroidei con schiarimento visivo in pochi giorni
Un punto di vista “personale”
La verità è purtroppo che ai medici vengono oggi imputate complicanze che dipendono molto spesso da pazienti che hanno comportamenti inadeguati. Alcuni pazienti, piuttosto lenti nel presentarsi ai controlli periodici post-intervento, sono invece alquanto solleciti a rivolgersi agli avvocati!
Per concludere simpaticamente, la domanda che più spesso mi sento rivolgere quando la disgrazia è capitata a qualche collega è; “ma quanto vale il mio occhio in termini economici?”… a uno che mi chiedeva questo ho risposto: “Più o meno quanto il valore dei suoi tatuaggi”, e lui: “solo 15.000 euro?”….