GLAUCOMA A BASSA PRESSIONE: MA ESISTE DAVVERO?
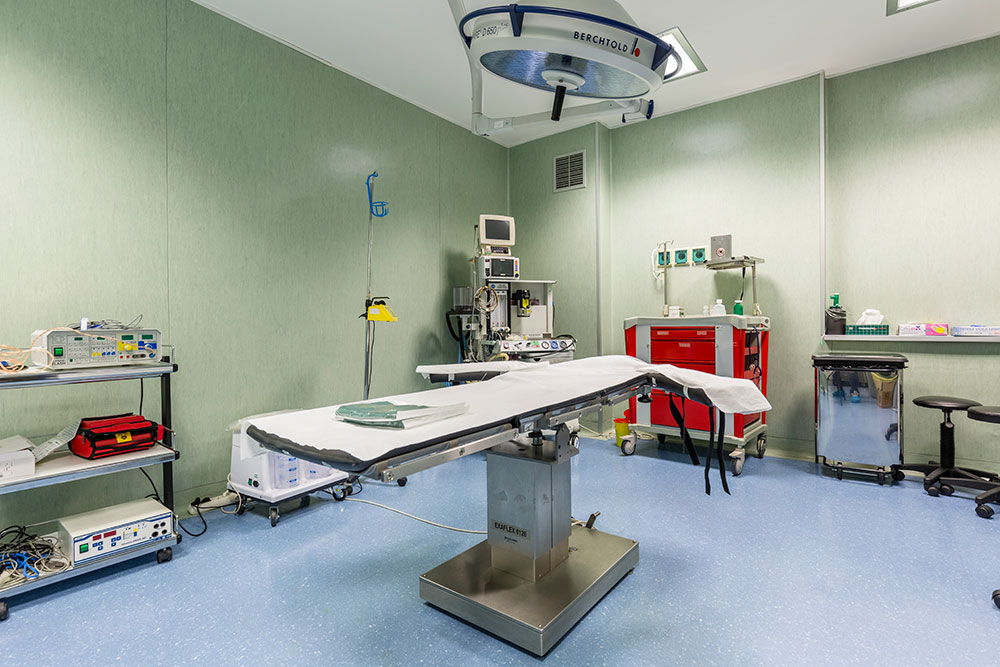
Dopo un’attività professionale di quasi quarant’anni mi sono convinto che quello che impropriamente molti colleghi definiscono glaucoma a bassa pressione, sia in realtà una neuropatia ottica ischemica dove processi infiammatori comportano una degenerazione delle cellule dendritiche che costituiscono il nervo ottico. Non è casuale che, all’esame del campo visivo computerizzato,
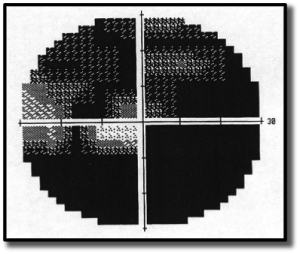
in queste forme compaiano delle emianocsie altitudinali già nelle prime fasi della malattia, mentre nei glaucomi cosiddetti “normali” il deficit riguarda un aumento della macchia cieca ed una riduzione del campo visivo nasale.
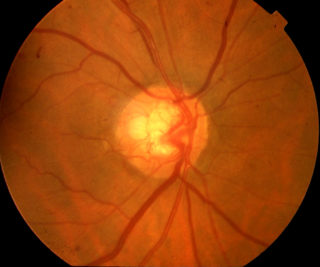
Talvolta, in un 20/30% dei casi alla patologia descritta, si può associare un iper-tono oculare che può arrivare anche oltre i 30 mmHg che non regredisce all’uso anche massivo di colliri anti-glaucomatosi associati, ma che spesso, specie all’esame OCT del nervo ottico, all’analisi delle cellule gangliari non rivela modificazioni se non in maniera minima. In questi casi il paziente viene normalmente operato di trabeculectomia o utilizzando sistemi valvolari anti-glaucomatosi; nonostante tutto il processo evolve rapidamente verso una cecità o semi-cecità con campo visivo che nel giro di circa un anno peggiora dall’emianopsia ad un campo visivo del tutto nero per l’incapacità del paziente di percepire qualsiasi tipo di illuminazione durante l’esame.
In questi casi bisognerebbe avere il coraggio di eseguire retrobulbari di calciparine a basso peso molecolare; utilizzando contemporaneamente cortisonici, idebenone (antiossidante mitocondriale usato nelle neuropatie congenite) e insulina ingegnerizzata per collirio.
In taluni casi ho assistito, rispetto ad una certezza di cecità, ad un recupero visivo che nei casi più fortunati può passare da 1/20 fino ad 1 o 2 decimi, spiegando al paziente che la terapia dovrà essere prolungata per ristabilire un corretto funzionamento delle sinapsi ed una rigenerazione delle cellule gangliari.
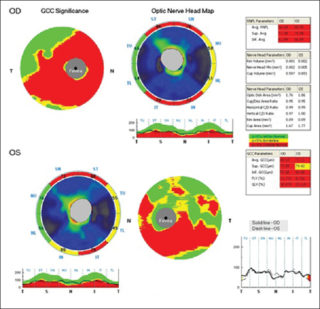
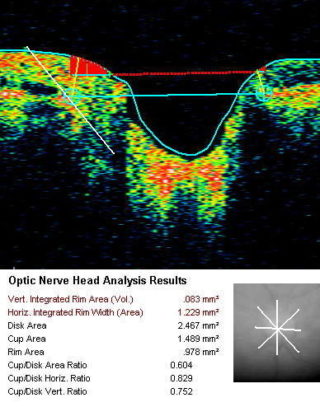
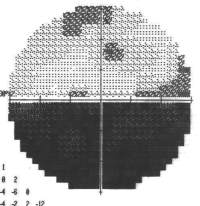
Esame OCT per glaucoma a bassa pressione: si evidenzia grave danno delle cellule ganglionari con loro assottigliamento.
A volte, specie in pazienti tra i 40 e 50 anni, sorge il dubbio che l’atrofia o sub-atrofia del nervo ottico possa essere una manifestazione di neuropatia ottica congenita, tipo Leber o atrofia ottica dominante. Sebbene molti genotipi di queste patologie non sono stati attualmente individuati; il mio consiglio per questi pazienti è spesso quello di consultare i centri Theleton per eseguire le ricerche genetiche approfondite che escludano queste patologie.
Anche l’uso di anticoagulanti inibitori del fattore “Xa” ha la loro utilità, superiore all’uso degli antiaggreganti, poiché questi pazienti presentano una forte predisposizione a sviluppare negli anni ischemie celebrali e/o infarti superiore alla norma. In ogni caso, per concludere, la terapia deve essere sempre individualizzata, prendendo in considerazione l’anamnesi clinica del paziente per valutare sempre l’approccio clinico più adatto.