Herpes oculare
Patologia dell’occhio causata dal virus herpes di tipo1 che si manifesta con infiammazione, bruciore, dolore e visione annebbiata
L’herpes oculare è causato dall’ herpes-virus tipo1, differente dal tipo2 che causa l‘herpes-zoster, o “fuoco di Sant’Antonio”.
Di solito l’infezione detrmina lesioni oculari superficiali che si manifestano come il ramo di un albero con ramificazioni bilaterali (ulcera dendritica).
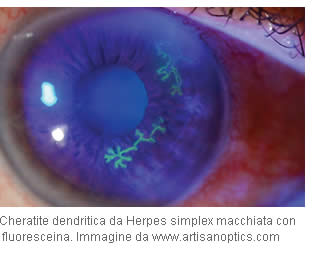
Quando invece vengono interessati gli strati profondi dell’occhio si formano ulcerazioni spesso molto vaste sia sulla cornea centrale che su quella periferica, non necessariamente associate.
Un quadro clinico più grave è l’ulcera neurotrofica patologia nella quale si ha una difficile chiusura della ferita corneale che si associa ad una endotelite acuta; si presenta con l’infiammazione dello strato corneale più profondo: la cheratite neurotrofica.
Quest’ultima è dovuta ad un danno del trigemino che conduce allo sviluppo spontaneo di ulcere corneali con lesioni che non si chiudono se non dopo alcuni mesi; la patologia è piuttosto rara, 5 casi su 10.000 persone colpite da herpes oculare.
Nelle cheratiti herpetiche, e quindi nelle conseguenti ulcere corneali si hanno spesso recidive.
Sintomatologia
Il pazienta lamenta dolore oculare, in alcuni casi piuttosto forte, lacrimazione, senso di “avere della sabbia” nell’occhio oltre ad annebbiamento visivo. L’occhio si presenta solitamente arrossato.
Terapia
La patologia può essere curata tramite l’utilizzo di farmaci antivirali (aciclovir) topici e per via sistemica; questo in associazione con antibiotici per via topica e sostituti funzionali per l’idratazione dell’occhio (lacrime artificiali).
Una cura è costituita dall’utilizzo topico di colliri midriatici (Atropina – Ciclolux) che hanno l’azione di dilatare a la pupilla riducendo il rischio di uveite o formazione di aderenze irido-corneali.
Per la cura delle ulcere neotrofiche oggi è stato sviluppato un collirio a base di NGF (Neural Grow Factor).
Prognosi
Solitamente il decorso della malattia è positivo con completa guarigione.
In alcuni casi permangono opacamenti corneali con riduzione del visus. Nei casi più gravi e persistenti si ha un opacamento corneale centrale con la necessità di un trapianto corneale.
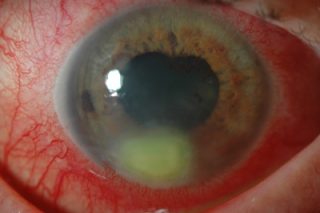
Naturalmente oggi, con le terapie attuali, solo in rari casi si arriva all’intervento di sostituzione corneale essendo questa eventualità riservata soprattutto alle ulcere neurotrofiche e a casi di ulcerazione profonda non adeguatamente dignosticati in tempi precoci o in cornee che strutturalmente hanno una costituzione particolarmente fragile.